Deformacja Bunionette
Odczuwasz ból małego palca, który doskwiera Ci zwłaszcza wtedy gdy nosisz wąskie obuwie? A może zaobserwowałeś u siebie zwyrodnienie i zaczerwienie skóry w tej okolicy stopy? To może być deformacja Bunionette. Czym jest i jak wygląda? Jak można ją leczyć? Odpowiedzi na te pytania udzielamy w poniższym tekście.

Czym jest deformacja Bunionette?
Deformacja Bunionette, znana także jako kostka krawca, choroba Taylora, ewentualnie haluks piątego palca to poszerzenie stopy w obszarze głowy piątej kości śródstopia, a dokładniej stawu śródstopno-paliczkowego. Pacjenci cierpiący z powodu kostki krawca, doświadczają bolesnych objawów wynikających z nadmiernego bocznego odchylenia piątego palca.
W tym miejscu warto wspomnieć skąd tak właściwie, pochodzi alternatywna nazwa opisywanej deformacji: dawniej krawcy pracowali ze skrzyżowanymi nogami, prowokując ucisk podłogi na mały palec, a tym samym jego odgięcie od prawidłowej osi stopy. Inna nazwa, czyli ,,mały haluks”, wzięła się z wizualnego podobieństwa do hallux valgus, czyli zwyrodnienia dotykającego palucha.
Jak wygląda deformacja Bunionette?
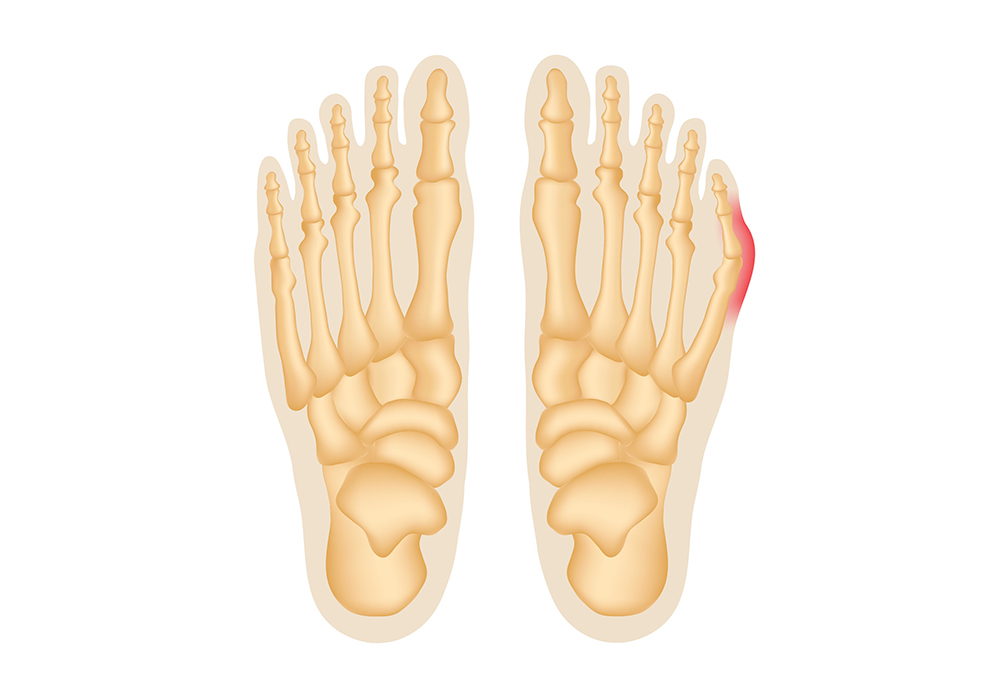
Deformacja bunionette ma dość typowy wygląd, dlatego zwykle nie ma problemy z diagnozowaniem tej przypadłości. Skóra nad wybrzuszeniem powstałym na małym palcu staje się zaczerwieniona, ponadto może wystąpić obrzęk, a nieustające obcieranie i przeciążenia stymulują występowanie nagniotków. Ból potęgowany jest przez noszenie sztywnego obuwia i jego ucisk na tkanki miękkie. U niektórych pacjentów, u których problem jest zaawansowany, można zaobserwować zachodzenie małego palca, na czwarty palec stopy lub odchylanie się w jego kierunku. Brak wdrożenia odpowiedniego leczenia może skutkować pogłębianiem się deformacji, trudnościami w codziennym funkcjonowaniu i powstaniem palca młotkowatego.
Jakie są przyczyny deformacji Bunionette?
Zwyrodnienie V palca może być spowodowane różnymi czynnikami: począwszy od poszerzenia przodostopia, któremu towarzyszy koślawość palucha (tzw. stopa spłaszczona) aż po wrodzone nieprawidłowości anatomiczne. Dowiedziono, że występowanie koślawości palców stopy w poprzednich pokoleniach predysponuje do problemów ortopedycznych w pokoleniach następnych. Należy nadmienić, że deformacja Bunionette często współwystępuje z płaskostopiem - dzieje się tak, ponieważ przyleganie zbyt dużej powierzchni stopy do podłoża prowadzi do nieprawidłowego rozkładu obciążenia. Stopa przestaje opierać się na głowie piątej i pierwszej kości śródstopia oraz na pięcie, tak jak to ma miejsce w warunkach prawidłowych. Zaburzenie rozkładu ciężaru ciała może wystąpić także z powodu: osłabienia siły mięśniowej, wpływu czynników genetycznych, albo wiotkości stawów.
Kostka krawca częściej występuje u kobiet, najczęściej w 5 i 6 dekadzie życia. Ma to związek z noszeniem przez kobiety wąskich i wysokich butów, które uciskają na boczną powierzchnię głowy V kości śródstopia.
Opisuje się trzy typy deformacji Bunionette:
- typ I - objawia się wyłącznie poszerzeniem głowy V kości śródstopia;
- typ II - pomiędzy IV i V kością śródstopia jest zachowany prawidłowy kąt, ale najmniejszy palec ma zakrzywiony kształt;
- typ III (najczęstszy) - kąt pomiędzy IV i V kością śródstopia jest powiększony.
Jak objawia się kostka krawca?
Pacjenci z haluksem małego palca narzekają najczęściej na:
- ból po bocznej stronie stopy,
- obrzęk,
- zaczerwienienie skóry nad deformacją,
- występowanie zmian skórnych włącznie z hiperkeratozą, czy nagniotkami.
Pierwszym objawem mogącym być sygnałem o tym, że doszło do rozwoju nieprawidłowości, jest zwykle przyśrodkowe odgięcie piątego palca stopy i przesunięcie pozostałych kości śródstopia, tworzące charakterystyczną wypukłość na bocznej stronie stopy. Później pojawia się zazwyczaj stan zapalny zajmujący element stawu, odczuwalny szczególnie mocno na skutek konfliktu obuwia z tkankami, dlatego ból zmniejsza się po zdjęciu butów.
Rozważając podjęcie leczenia, warto mieć na uwadze, że dolegliwości związane z kostką krawca nie dość, że samoistnie nie ustępują to, mają tendencję do stopniowego narastania.
Powyższe objawy brzmią znajomo?
Umów wizytę u chirurga stopy
Leczenie deformacji Bunionette
Leczenie deformacji bunionette zależy od stopnia zaawansowania deformacji. Znaczna część specjalistów doradza leczenie tylko tych pacjentów, u których występują objawy. W pierwszej kolejności sugeruje się pacjentom zaprzestanie noszenia wąskiego obuwia uciskającego przednią część stopy na rzecz wygodnych butów umożliwiających luźne ułożenie stopy. Wszystkim dotkniętym spłaszczeniem stopy lub płaskostopiem podłużnym zaleca się stosowanie indywidualnie dobranych wkładek ortopedycznych. Do metod leczenia zachowawczego zalicza się również stosowanie leków o działaniu przeciwzapalnym i przeciwbólowym. Warto zadbać o utratę zbędnych kilogramów, po to, by uniknąć nadmiernego przeciążania kości śródstopia. Jeżeli wykorzystane zostaną możliwości leczenia zachowawczego, a u pacjenta nieodnotowana zostanie poprawa, należy rozważyć leczenie operacyjne deformacji bunionette.
Operacje deformacji Bunionette
Co należy wiedzieć przed operacją?
Operacja jest poprzedzona wizytami lekarskimi, na których ortopeda zbiera dokładny wywiad z pacjentem i informuje o tym, jakie badania powinien wykonać, zwykle należą do nich: badania laboratoryjne, zdjęcie RTG klatki piersiowej, EKG i badanie ogólne moczu. Jeżeli pacjent przyjmuje jakiekolwiek leki, powinien poinformować o tym fakcie swojego lekarza prowadzącego.
Operacje deformacji Bunionette
W zależności od typu oraz zaawansowania deformacji wykonuje się różne typy operacji:
- Po stwierdzeniu I typu deformacji lekarz może zaproponować pacjentowi mało inwazyjną operację, polegającą na ścięciu bocznej części głowy piątej kości śródstopia. Zabieg można wykonać z niewielkiego ok. 3 cm cięcia skórnego. Jednak ten typ deformacji występuje rzadko, a po zabiegu może pozostać znaczna blizna pooperacyjna, co skutkuje tym, że pacjent nie odczuwa zauważalnej poprawy. Ta metoda jest towarzyszy zwykle innym operacjom korygującym zwyrodnienia, np. operacji palucha koślawego, redukcji młotkowatości palca V, czy przywiedzeniu małego palca.
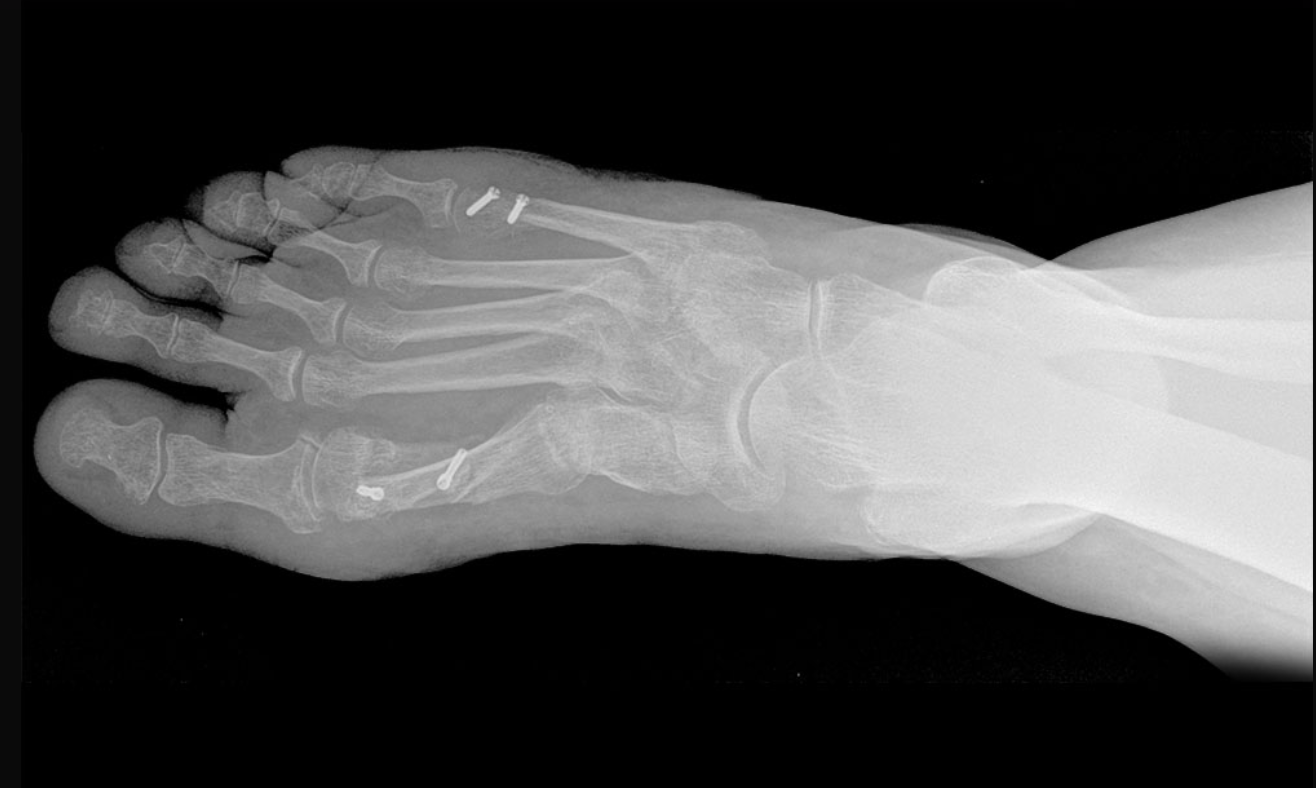
- W II i III typie deformacji wykonuje się osteotomię V kości śródstopia. Operacje te polegają na przecięciu V kości śródstopia i przesunięciu jej głowy w kierunku IV kości, w celu zwężenia stopy.
Osteotomie dzieli się na: podłogowe i trzonowe, w zależności od miejsca przecięcia kości. Osteotomie podgłowowe przeprowadza się w dalszej części V kości śródstopia, tuż przed głową piątej kości śródstopia. Cechują się one zadowalającą stabilnością oraz dobrym potencjałem gojenia, ponieważ w tej okolicy kość jest dobrze ukrwiona. Stabilizacja jest uzyskiwana za pomocą tytanowych wkrętów. Z kolei osteotomie trzonu wykonuje się je w środkowej części kości. To miejsce w kości jest gorzej ukrwione, dlatego czas gojenia jest dłuższy. Co więcej, podczas tej procedury mogą pojawić się problemy ze stabilizacją fragmentów kostnych.
W chirurgii bunionette dobrze sprawdzają się metody małoinwazyjne, zwane również przezskórnymi. Lekarz dokonuje mikrona cięcia skóry i przesunięcia kości pod kontrolą RTG stopy. Poza tym, że zabieg jest klasyfikowany jako mało inwazyjny, bo nie wymaga stosowania implantów- do zabezpieczenia wystarcza jedynie opatrunek.
Co po operacji?
Po operacji pacjent powinien się oszczędzać, to znaczy ograniczyć poruszanie się i starać się jak najczęściej przebywać w pozycji siedzącej, po to, by zminimalizować ryzyko powstawania obrzęków. Chodzenie powinno odbywać się w specjalnym bucie (jego noszenie jest zwykle konieczne przez okres ok. 6 tygodni). Do przywrócenia sprawności stopy konieczna jest regularna i profesjonalna rehabilitacja pooperacyjna, podczas której pacjent wykonuje ćwiczenia palców i uczy się rozkładania ciężaru ciała, a tym samym właściwego chodu.
