Zespół Cieśni Kanału Nadgarstka
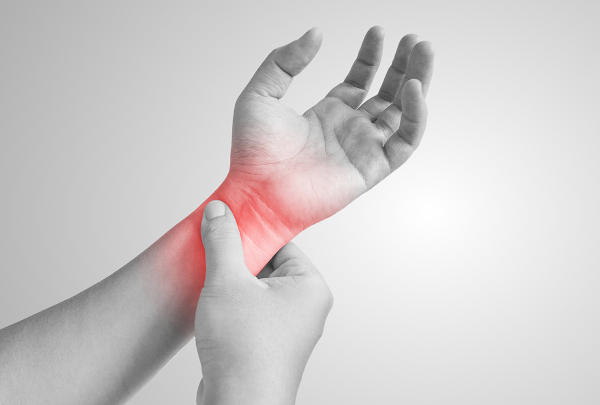
Czym jest zespół cieśni kanału nadgarstka?
Jakie są przyczyny zespołu cieśni kanału nadgarstka?

Umów wizytę u chirurga ręki w Centrum Medycznym Medicum w Warszawie
Zadzwoń lub napisz
Jakie są objawy zespołu cieśni kanału nadgarstka?
Uczucie drętwienia oraz ból często powodują przebudzenia nocne i potrząsanie dłońmi w celu zmniejszenia dyskomfortu. Objaw “strzepywania” jest bardzo charakterystyczny dla zespołu cieśni kanału nadgarstka i stanowi 96% specyficzności dla tej choroby.
Objawy zespołu cieśni kanału nadgarstka często nasilają się również przy ruchach stale powtarzających się jak np. prowadzenie samochodu czy trzymanie telefonu. Wynika to z ciągłego ucisku na nerw, czego skutkiem jest pojawienie się bólu i uczucie drętwienia.
Stadia chorobowe zespołu cieśni kanału nadgarstka

W stadium drugim choroba jest pełnoobjawowa i najbardziej dokuczliwa. Objawy są charakterystyczne, sam nerw zaś nie uległ głębokiemu uszkodzeniu, dzięki czemu lekarz ma pełen przekrój objawów chorego i może postawić prawidłową diagnozę zespołu cieśni kanału nadgarstka.

Diagnostyka zespołu cieśni kanału nadgarstka

Większość pacjentów w pierwszym stadium choroby nie wykazuje odchyleń od normy w badaniu, jednak wstępna ocena okolicy nadgarstka wraz z wywiadem może skłonić lekarza do postawienia diagnozy zespołu cieśni kanału nadgarstka. Często w takich sytuacjach pomocne są wskazówki w postaci śladów po urazach lub zmiany zwyrodnieniowe stawów.
W stadium drugim choroba jest pełnoobjawowa i najbardziej dokuczliwa. Objawy są charakterystyczne, sam nerw zaś nie uległ głębokiemu uszkodzeniu, dzięki czemu lekarz ma pełen przekrój objawów chorego i może postawić prawidłową diagnozę zespołu cieśni kanału nadgarstka.
Stadium trzecie choroby sugeruje zmniejszone odczuwanie bólu na palcu wskazującym w porównaniu do małego palca oraz zaburzenie ruchów przywiedzenia i przeciwstawiania, a także zanik mięśni kłębu kciuka. W cel oceny czucia bólu lekarz może zastosować ucisk lub lekkie ukłucie obu palców od strony dłoniowej. Jeśli czucie palca wskazującego jest mniejsze niż palca serdecznego, oznacza to uszkodzenie nerwu i konieczność podjęcia radykalnych działań.
Badania dodatkowe
Leczenie zespołu cieśni kanału nadgarstka
Leczenie zachowawcze
Leczenie zachowawcze zespołu cieśni kanału nadgarstka obejmuje stosowanie ortez, doustne lub miejscowe podanie glikokortykosteroidów (GKS), fizykoterapię. Poprawa po leczeniu zachowawczym pojawia się po około 2-6 tygodniach, najlepsze wyniki zaś osiąga się po około 3 miesiącach regularnego leczenia. Jeśli po 6 tygodniach leczenia, nie następuje poprawa, lekarz powinien zmodyfikować je.
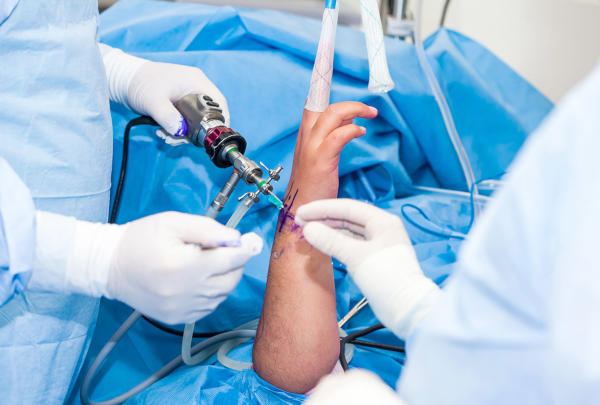
Leczenie chirurgiczne
Leczenie chirurgiczne zespołu cieśni kanału nadgarstka przynosi najlepsze i długotrwałe wyniki u 70-90% pacjentów. Zabieg ten jest leczeniem z wyboru u osób w stadium trzecim, charakteryzującym się obniżeniem lub całkowitym brakiem czucia wynikającym z uszkodzenia nerwu. Operację wykonuje się metodą zarówno endoskopową, jak i klasyczną, z równą skutecznością.