Złamania: rzepki, końca bliższego piszczeli lub dalszego końca kości udowej to urazy w obrębie kolana, które mogą wymagać interwencji chirurgicznej. Dochodzi do nich w wyniku: gwałtownego zgięcia kończyny dolnej, upadku lub niefortunnego zeskoku. U większości pacjentów objawiają się: bólem, obrzękiem, krwiakiem i trudnością w prostowaniu kolana. Jeśli te schorzenia nie będą odpowiednio leczone może dojść do poważnych powikłań zdrowotnych, które w istotny sposób utrudniają codzienne aktywności. Czym są złamania w obrębie stawu kolanowego? Jak się objawiają? Jak można je leczyć?
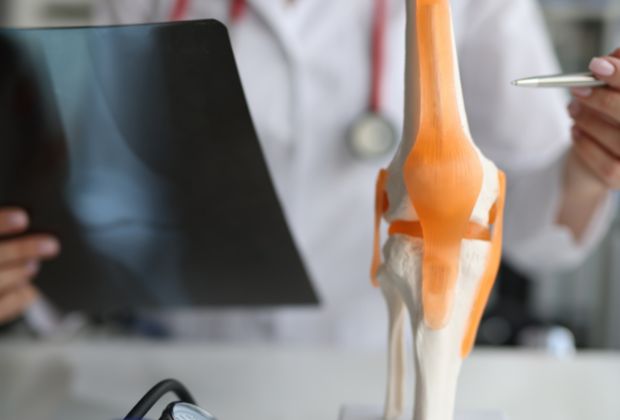
Struktury stawu kolanowego
Staw kolanowy jest miejscem połączenia kości - udowej i piszczelowe. Obie kości pokrywa chrząstka stawowa. Staw wzmocniony jest więzadłami zewnętrznymi, to jest więzadłem torebki stawowej i więzadłami pobocznymi, a także wewnętrznymi, czyli więzadłem krzyżowym przednim i tylnym. W jego obrębie występuje także rzepka, czyli największa w organizmie człowieka trzeszczka (niewielka kość położona w obrębie stawu). Położona jest w okolicy ścięgna mięśnia czworogłowego uda i przy pomocy więzadła rzepki łączy się z guzowatością kości piszczelowej. Rzepka pełni nie tylko funkcje ochronne w stosunku do stawu kolanowego, ale także gwarantuje prawidłowy zakres ruchów w stawie oraz jego stabilizację. Element ten dzięki połączeniom z odpowiednimi więzadłami tworzy aparat wyprostny kolana. W skład stawu kolanowego wchodzą także liczne kaletki maziowe, czyli zbudowane z tkanki łącznej woreczki wypełnione produkowaną przez nie mazią stawową, a także łąkotki. Łąkotki buduje tkanka chrzęstna włóknista. Wyróżniamy łąkotkę boczną i łąkotkę przyśrodkową. Zakres ruchów stawu pozwala na zginanie i prostowanie kończyny, co znaczy, że jest to staw zawiasowy. Jakie struktury mogą ulec złamaniu w stawie kolanowym?
Złamanie rzepki
Przyczyny
Ta mała kość o trójkątym kształcie stosunkowo rzadko ulega złamaniom, jeśli już do nich dojdzie najczęściej są efektem:
- bezpośredniego urazu - np. upadku ze schodów, uderzenia w trakcie uprawiania sportu lub zmiażdżenia w wypadku;
- nowotworów, chorób metabolicznych lub infekcji - są to tzw. złamania patologiczne;
- ubytku po pobraniu tkanki z pasma centralnego więzadła rzepki w czasie zabiegu rekonstrukcji więzadła krzyżowego przedniego.
- urazów pośrednich - m.in. zeskoków którym towarzyszy napięcie mięśnia czworogłowego.
Uszkodzenia rzepki dzieli się na: złamania poprzeczne (szczelina złamania jest zazwyczaj w dolnej części rzepki lub w jej połowie), złamania wielofragmentowe i złamania brzegów rzepki (z oderwaniem bocznego lub przyśrodkowego brzegu rzepki).
Diagnostyka
Uszkodzenie rzepki rozpoznaje się na podstawie wywiadu z pacjentem i badań obrazowych: zdjęcia radiologicznego kolana i USG, które poza złamaniem samej rzepki uwidacznia dodatkowo fragmenty więzadeł i złamanej części stawowej. Do objawów związanych ze złamaniem rzepki zalicza się: obrzęk, bolesność uciskową, powstawanie krwiaka wewnątrzstawowy – złamanie struktury kostnej powoduje krwawienie do stawu kolanowego, które powstaje bezpośrednio po złamaniu. Wszelkie wątpliwości diagnostyczne są wskazaniem do wykonania tomografii komputerowej, która umożliwia niezwykle precyzyjne zobrazowanie tej struktury.
W badaniach obrazowych należy odróżnić złamanie od tzw. rzepki dwudzielnej, która jest wadą rozwojową występującą u niektórych osób. Polega ona na tym, że w procesie kościotworzenia, który występuje w okresie wzrastania organizmu, tkanka chrzęstna nie zostanie w całości zastąpiona tkanką kostną. W takim przypadku rzepka składa się z dwóch części, co może utrudniać ocenę struktur stawu i prawidłowe zdiagnozowanie urazu.
Leczenie
Złamanie rzepki nie zawsze stanowi wskazanie do operacji. Jeśli rozpoznane zostanie złamanie wielofragmentowe bez przemieszczenia, możliwe jest leczenie zachowawcze z wykorzystaniem opatrunku gipsowego na wyprostowanym kolanie. W takiej sytuacji konieczne jest oszczędzanie kończyny aż do czasu wytworzenia zrostu kostnego pomiędzy fragmentami kostnymi i odtworzenia anatomicznej budowy stawu. Jeśli pacjent przestrzega zaleceń lekarskich w czasie rekonwalescencji po złamaniu rzepki, szansa na powrót do pełnej sprawności jest duża.
Operację przeprowadza się zwykle u pacjentów, u których złamanie ma charakter otwarty, przemieszczony lub gdy doszło do zniszczenia aparatu wyprostnego stawu kolanowego. Po nastawieniu odłamów kostnych można zastosować zespolenie za pomocą specjalnych drutów. Przy złamaniach poprzecznych pomocne może okazać się zastosowanie prętów. W bardzo rzadkich przypadkach, przy niemożności wprowadzenia innego postępowania, konieczne wycięcie fragmentu rzepki.
Złamania końca bliższego piszczeli
Przyczyny
Złamania końca bliższego kości piszczeli, stanowią ok. 7 proc. złamań kończyny dolnej. Co ważne, kontaktują się z jamą stawową stawu kolanowego i mogą prowadzić do powstania krwiaka, a także zmian zwyrodnieniowych. Złamanie nasady bliższej kości piszczelowej następuje w wyniku silnego wygięcia kolana w stronę przyśrodkową lub do boku (uraz koślawiący lub szpotawiący ) z towarzyszącą siłą zaburzającą oś kończyny. W konsekwencji dochodzi do uderzania piszczeli przez kość udową. W trakcie wypadku kość udowa mocno uderza w kość piszczelową, powodując jej złamanie. Ten typ urazu często występuje u: narciarzy, koszykarzy i piłkarzy.
Do złamań końca bliższego piszczelowej należą:
- złamania kłykci piszczeli - najczęściej urazowi ulega kłykieć boczny, rzadziej kłykieć przyśrodkowy. Powierzchnie stawowe kłykci kości piszczelowej wchodzą w skład stawu kolanowego. Złamaniu może ulec jeden kłykieć, ale również oba kłykcie (złamanie dwukłykciowe);
- złamania z oderwania - np. w okolicy wyniosłości międzykłykciowej piszczeli;
- złamanie nasady kości piszczelowej.
Diagnostyka
Pacjenci ze złamaniem bliższym kości piszczelowej cierpią z powodu opuchlizny i niemożności obciążania kończyny dolnej. W ocenie złamania kości piszczelowej niezwykle istotną rolę odgrywa diagnostyka obrazowa. Poza zdjęciem rentgenowskim wykonuje się także USG oraz tomografię komputerową, która dużo dokładniej ocenia stan uszkodzenia struktury kostnej, oraz liczbę i lokalizację odłamów kostnych. Rezonans magnetyczny jest przydatny wtedy, kiedy istnieje potrzeba uwidocznienia szczeliny złamania oraz stopnia uszkodzenia chrząstki stawowej i więzadeł.
Leczenie
U każdego pacjenta ważne jest indywidualne podejście do leczenia. Ortopeda decyduje o konieczności przeprowadzenia operacji na podstawie badania przedmiotowego, podmiotowego i badań obrazowych. W zależności od typu złamania, kość może być nastawiona i ustabilizowana przezskórnie lub z wykorzystaniem specjalnych elementów usztywniających (płytek lub drutów), albo unieruchomienie w opatrunku gipsowym na czas zagojenia się kości, zazwyczaj jest to okres około 6 do 8 tygodni.
Złamanie końca dalszego kości udowej
Przyczyny
Do przyczyn złamań dalszego końca kości udowej zalicza się: osteoporozę, osteomalację, nowotwory, gruźlicę kości, osteodystrofię mięśniową, zaburzenia funkcji mięśni i choroby dziedziczne. Zwiększone ryzyko złamań występuje także u osób długotrwale przyjmujących sterydy lub niedostarczających wystarczającej ilości wapnia z pokarmem.
Diagnostyka
Chorzy skarżą się na bolesność palpacyjną, ocieplenie skóry, tkliwość i silny ból w trakcie próby rotacji na zewnątrz, oraz problemy z poruszaniem. Diagnostyka nie odbiega znacząco od postępowania wdrażanego w celu rozpoznania złamania rzepki lub bliższego końca kości piszczelowej.
Leczenie
Złamania wewnątrzstawowe końca dalszego kości udowej należą do najcięższych złamań tego obszaru i w większości przypadków wymagają wykonania zabiegu operacyjnego, ponieważ odłamy kostne są zazwyczaj przemieszczone. Obecnie preferuje się operacje jak najmniej inwazyjne. Więcej o technikach operacji złamań końca dalszego kości udowej dowiesz się, klikając w link.
